Międzynarodowe badanie przeciw COVID-19. Hydroksychlorochina, azytromycyna, cynk, D3 oraz witamina C wyleczyły 99,6% uczestników!
Międzynarodowe, wieloośrodkowe, otwarte, randomizowane, kontrolowane badanie dowiodło, że HCQ, AZM, cynk są bezpieczne i skuteczne w leczeniu COVID-19.
Międzynarodowe, wieloośrodkowe, otwarte, randomizowane, kontrolowane badanie dowiodło, że HCQ, AZM, cynk są bezpieczne i skuteczne w leczeniu COVID-19. Dodatkowo wlewy z witaminy C przyczyniają się do znacznie szybszego powrotu do zdrowia. Protokół leczenia był wysoce tolerowany i nie powodował żadnych powikłań kardiologicznych.
Leczenie hydroksychlorochiną (HCQ), cynkiem i azytromycyną (AZM), znane również jako protokół Zelenko oraz leczenie dożylną (IV) witaminą C (IVC) wykazały zachęcające wyniki w wielu badaniach na całym świecie.
Dowiedziono ponadto, że poziom witaminy D jest ważnym wskaźnikiem nasilenia objawów u pacjentów z COVID-19.
Wieloośrodkowe, randomizowane badanie przeprowadzone przez Karin Ried, Taufiq BinJemain i Avni Sali miało na celu ocenę skuteczności HCQ, AZM i cynku z lub bez IVC u hospitalizowanych pacjentów z COVID-19 w zmniejszaniu nasilenia i czasu trwania objawów oraz zapobieganiu zgonowi.
Hospitalizowani pacjenci z COVID-19 w siedmiu uczestniczących szpitalach w Turcji zostali przebadani pod kątem kwalifikacji i losowo przydzieleni do otrzymywania HCQ, AZM i cynku (grupa 1) lub HCQ, AZM, cynk plus IV leczenie witaminą C (grupa 2) przez 14 dni.
Jeśli podoba ci się, co robię, subskrybuj:
Pacjenci otrzymywali również nieterapeutyczne poziomy witaminy D3.
Badanie zostało zarejestrowane w australijskim i nowozelandzkim rejestrze badań klinicznych ACTRN12620000557932 i zostało zatwierdzone przez Australian Therapeutic Goods Administration (TGA).
Do badania włączono łącznie 237 hospitalizowanych pacjentów z COVID-19 w wieku 22-99 lat (średnia: 63,3 ± 15,7 lat). Prawie wszyscy pacjenci mieli niedobór witaminy D (97%), 55% miało poważny niedobór witaminy D (<25 nmol/l), a 42% miało niedobór witaminy D (<50 nmol/l); 3% miało niewystarczający poziom witaminy D (<75 nmol/l), a żaden nie miał optymalnego poziomu witaminy D.
Spośród pacjentów 73% miało choroby współistniejące, w tym cukrzycę (35%), choroby serca (36%) i choroby płuc (34%).
Wszyscy pacjenci z wyjątkiem jednego (99,6%; n = 236/237) leczeni HCQ, AZM i cynkiem z lub bez wysokiej dawki witaminy C (IVC) w pełni wyzdrowieli.
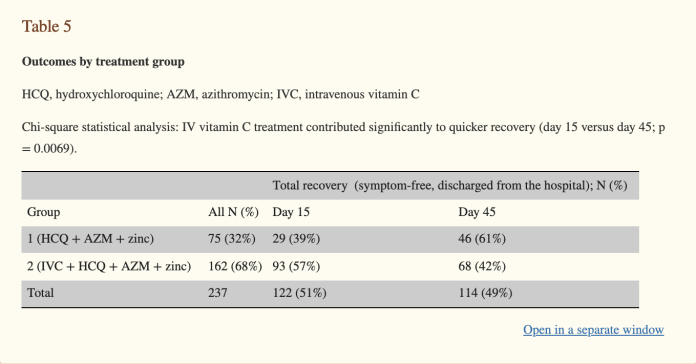
Dodatkowa terapia IVC znacząco przyczyniła się do szybszego powrotu do zdrowia (15 dni w porównaniu do 45 dni do wypisu; p = 0,0069).
Skutki uboczne, takie jak biegunka, nudności i wymioty, zgłaszane przez 15%-27% pacjentów, były łagodne do umiarkowanych i przemijające.
Nie zaobserwowano skutków ubocznych ze strony serca.
Niski poziom witaminy D był istotnie skorelowany z większym prawdopodobieństwem przyjęcia na oddział intensywnej terapii (OIOM) i dłuższym pobytem w szpitalu.
Niestety jedna 70-letnia pacjentka z chorobami serca i płuc zmarła po 17 dniach na OIT i 22 dniach w szpitalu. Jej poziom witaminy D wynosił 6 nmol/l przy przyjęciu (tj. z poważnym niedoborem).
Badanie sugeruje, że protokół leczenia HCQ, AZM i cynku z witaminą C lub bez jest bezpieczny i skuteczny w leczeniu COVID-19, przy czym wysokie dawki witaminy C podawanej dożylnie prowadzą do znacznie szybszego powrotu do zdrowia.
Co ważne, badanie potwierdza, że niedobór witaminy D jest czynnikiem wysokiego ryzyka ciężkiej choroby COVID-19 i hospitalizacji, przy czym 97% kohorty pacjentów badania ma niedobór witaminy D, 55% z nich ma poważny niedobór witaminy D i żaden nie miał optymalnego jej poziomu.
Przyszłe badania są uzasadnione, aby ocenić leczenie kombinacją wysokiej dawki witaminy D3 oprócz HCQ, AZM i cynku oraz dożylnej witaminy C w dużych dawkach.
Wstęp
SARS-COV-2 zespołu ostrej ostrej niewydolności oddechowej (SARS-CoV-2) lub COVID-19 dotknął miliony ludzi na całym świecie. COVID-19 został po raz pierwszy zgłoszony przez Światową Organizację Zdrowia w grudniu 2019 r. i został ogłoszony ogólnoświatową pandemią w marcu 2020 r. Badanie terapii potencjalnie korzystnych dla COVID-19 było stanem zagrożenia zdrowia publicznego.
SARS-CoV-2 wnika do komórek, wiążąc się z receptorem ACE2. Wyższe poziomy ACE2 we krwi odzwierciedlają wydalanie z mięśnia sercowego i nabłonka płuc i identyfikują pacjentów, którzy są podatni na rozwój zagrażających życiu powikłań.
Na początku pandemii połączenie hydroksychlorochiny (HCQ), azytromycyny (AZM) i cynku, znane również jako protokół Zelenko, okazało się bardzo obiecujące w leczeniu COVID-19.
In vitro chlorochina zwiększa endosomalne pH wymaganego do fuzji wirusa z komórkami i zakłóca glikozylację receptorów komórkowych SARS-CoV-2, blokując w ten sposób infekcję wirusową.
Badacze przeprowadzili test czasu dodania, który wykazał, że chlorochina jest skuteczna zarówno na etapie wejścia, jak i po wejściu zakażenia SARS-CoV-2 w komórkach. Hydroksychlorochina ma większą siłę działania in vitro niż chlorochina przeciw SARS-CoV-2 i ze względu na zwiększony profil bezpieczeństwa może być podawana w wyższych dawkach niż chlorochina.
Według stanu na październik 2021 r. metaanaliza ponad 290 światowych badań z udziałem ponad 412 000 pacjentów wykazała, że HCQ znacznie zmniejsza zachorowalność i śmiertelność u pacjentów z COVID-19.
W szczególności, gdy HCQ jest stosowana we wczesnym leczeniu, metaanaliza 32 badań obejmujących ponad 54 600 pacjentów sugeruje, że HCQ łagodzi objawy i zapobiega śmierci o 64%-75% (wszystkie badania dotyczące wczesnego leczenia (n = 32): RR 0,36 (0,29-0,46), p < 0,0001; wczesne badania leczenia podające śmiertelność (n = 13): RR 0,25 (0,16-0,40), p < 0,0001.
Azytromycyna jest antybiotykiem makrolidowym, który, jak stwierdzono, hamuje tropizm wirusowy i replikację wirusów Zika i Ebola. Badanie in vitro wykazało aktywność azytromycyny (AZM) w połączeniu z hydroksychlorochiną (HCQ) wobec SARS-CoV-2.
Ponadto skuteczność tej terapii skojarzonej HCQ i AZM, zastosowane wcześnie, jak wykazano w badaniu klinicznym z udziałem 83 pacjentów w Turcji, skróciła czas rekonwalescencji i skróciła czas pobytu w szpitalu.
W dawkach terapeutycznych HCQ ma wysoki profil bezpieczeństwa i działa jako jonofor cynku, umożliwiając cynkowi wnikanie do komórki zakażonej wirusem, zwiększając wewnątrzkomórkowe stężenie cynku.
Sam cynk ma właściwości przeciwwirusowe, wzmacniając odporność zarówno wrodzoną, jak i humoralną. Wysokie wewnątrzkomórkowe stężenia cynku są niezbędne do hamowania replikacji i proliferacji wirusa, w tym aktywności polimerazy RNA zależnej od RNA koronawirusa.
Protokół leczenia Zelenko COVID-19 obejmuje następującą potrójną terapię przez pięć kolejnych dni oprócz standardowego leczenia podtrzymującego: siarczan cynku (kapsułka 220 mg raz dziennie, zawierająca 50 mg pierwiastkowego cynku), HCQ (200 mg dwa razy dziennie) i AZM (500 mg raz na dobę).
Ponadto dożylna witamina C (IVC) ma znane właściwości immunostymulujące i przeciwwirusowe i okazała się obiecująca w leczeniu zespołu ostrego układu oddechowego i zapalenia płuc. Ostatnie badania donoszą o korzyściach z terapii IVC w przypadku COVID-19.
Ponadto duża liczba badań (n > 200) wykazała, że niski poziom witaminy D jest czynnikiem ryzyka nasilenia objawów COVID-19 i hospitalizacji.
Odpowiednie poziomy witaminy D mają ogromne znaczenie w zapobieganiu infekcjom dróg oddechowych, ponieważ witamina D chroni przed patogenami, w tym wirusami, poprzez wrodzony i nabyty układ odpornościowy, obejmujący krwinki białe i limfocyty T.
W badaniu miano na celu ocenę optymalnego protokołu leczenia, który szpitale powinny rozważyć w leczeniu pacjentów z COVID-19, w celu zmniejszenia nasilenia i czasu trwania objawów oraz ratowania życia. Pacjenci zgłaszający się do szpitali z objawami COVID-19 byli losowo przydzielani do protokołu Zelenko (HCQ + AZM + cynk) lub protokołu Zelenko plus IV witamina C.
Wszyscy zakwalifikowani pacjenci otrzymywali również suplementację 5000 IU/dzień witaminy D3, odpowiednią dawkę, jeśli poziom witaminy D jest niewystarczający (51-75 nmol/L); jednak ta dawka jest uważana za niewystarczającą w przypadku niedoboru witaminy D (<50 nmol/l).
Projekt próbny i uczestnicy
Badanie jest międzynarodowym, wieloośrodkowym, otwartym, randomizowanym, kontrolowanym badaniem oceniającym skuteczność i bezpieczeństwo terapii hydroksychlorochiną (HCQ), azytromycyną (AZM), cynkiem i samą witaminą D3 (grupa 1) lub HCQ + AZM + cynk w skojarzenie z i.v. witaminą C (grupa 2) u hospitalizowanych pacjentów z COVID-19. W pierwszym etapie badania chciano zrekrutować 200 pacjentów.
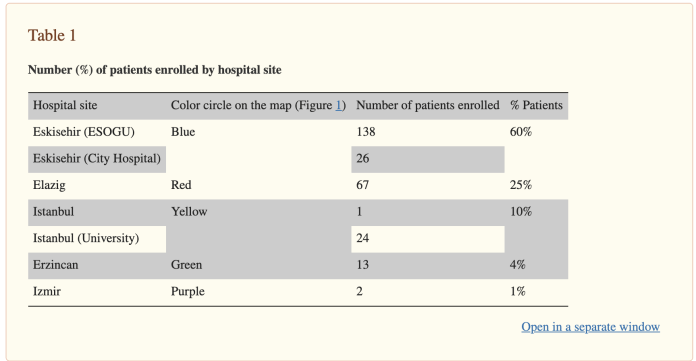
Badanie przeprowadzono w Australii i Turcji od stycznia do czerwca 2021 r. Etap 1 badania miał miejsce głównie w Turcji i obejmował siedem uczestniczących szpitali w Eskisehir, Elazig, Stambule, Erzincan i Izmirze.
Badanie zostało zatwierdzone przez australijski Komitet ds. Etyki Badań na Ludziach zatwierdzony przez Krajową Radę ds. Zdrowia i Badań Medycznych (NHMRC) Narodowy Instytut Medycyny Integracyjnej (NIIM), Tureckie Komitety ds. Etyki przy Ministerstwie Zdrowia w Turcji oraz uczestniczące w nim szpitale.
Badanie zostało zarejestrowane w australijskim i nowozelandzkim rejestrze badań klinicznych ACTRN12620000557932 i zostało zatwierdzone przez Australian Therapeutic Goods Administration (TGA).
Wszyscy uprawnieni uczestnicy wyrazili świadomą zgodę na piśmie w formie elektronicznej.
Kryteria przyjęcia
Kryteria włączenia były następujące:
wiek ≥ 18 lat
świadoma pisemna zgoda
diagnoza aktywnego objawowego COVID-19 potwierdzona testem reakcji łańcuchowej polimerazy (PCR) za pomocą wymazu z nosa i/lub jamy ustnej w czas zapisania do ilościowej oceny PCR
Kryteria wykluczenia
Kryteria wykluczenia były następujące:
znany niedobór G-6-PDH;
przeciwwskazanie do hydroksychlorochiny, azytromycyny lub witaminy C, alergia na interwencje badawcze, padaczka, poważne problemy ze słuchem lub wzrokiem, zaawansowana choroba wątroby, historia ciężkiej depresji, kamienie szczawianu wapnia oraz kobiety w ciąży lub karmiące;
już otrzymywał hydroksychlorochinę, azytromycynę, witaminę C >3 g dziennie lub eksperymentalny lek przeciwwirusowy;
historia gorączki (np. nocne poty i dreszcze) i/lub ostrej infekcji dróg oddechowych (np. kaszel, duszność i ból gardła) trwająca dłużej niż siedem dni;
obliczony klirens kreatyniny <30 ml/minutę;
wyjściowy elektrokardiogram (EKG) wykazujący QTc ≥ 470 dla mężczyzn i QTc ≥ 480 dla kobiet;
przyjmowanie leku, o którym wiadomo, że zwiększa QTc, takiego jak kwetiapina, amiodaron i sotalol
Interwencja
Grupa 1 otrzymała HCQ + cynk + AZM + witamina D3, podczas gdy grupa 2 otrzymała interwencje z witaminą C + grupa 1. Hydroksychlorochinę (HCQ) podawano doustnie w dawce 400 mg (PO) raz dziennie przez jeden dzień, a następnie 200 mg raz dziennie przez sześć dni.
Azytromycynę (AZM) podawano jako 500 mg PO w dniu 1, a następnie 250 mg PO raz dziennie przez cztery dni. Cytrynian cynku podawano w postaci 30 mg pierwiastkowego cynku PO dziennie przez 14 dni.
Witaminę D3 podawano codziennie w dawce 5000 IU PO przez 14 dni. Witamina C (askorbinian sodu) podawano IV w dawce 50 mg/kg co sześć godzin pierwszego dnia, a następnie 100 mg/kg co sześć godzin (cztery razy dziennie, 400 mg/kg/dzień) przez siedem dni (średnio: 28 g /dzień; maksymalna dawka: 50 g/24 godziny dla osób o masie ciała powyżej 125 kg).
Zbieranie danych
Zarządzanie projektem i gromadzenie danych były prowadzone przez wyznaczone zespoły w uczestniczących miejscach.
Płeć uczestników, wiek, nasilenie choroby, choroby współistniejące (palenie, cukrzyca, choroby serca, choroby płuc i immunosupresja), inne leki i wyniki badań zostały wprowadzone do elektronicznej bazy danych online za pomocą kwestionariuszy Microsoft Forms.
Wyniki
Główny wynik
Pierwszorzędowym wynikiem była śmiertelność lub potrzeba inwazyjnej wentylacji mechanicznej w dowolnym momencie w ciągu pierwszych 15 dni od włączenia.
Wtórne wyniki skuteczności
Drugorzędowe punkty końcowe skuteczności (mierzone zarówno po 15, jak i 45 dniach od włączenia) to śmiertelność, inwazyjna wentylacja mechaniczna, potrzeba nawilżonego tlenu o dużym przepływie, przyjęcie na oddział intensywnej terapii (OIOM), dni w szpitalu, dni na OIOM, terapia nerkozastępcza i wsparcie pozaustrojowe.
Drugorzędowe wyniki skuteczności obejmują również punktację porządkową protokołu Master Protocol Światowej Organizacji Zdrowia (WHO) w dniu 15, jak następuje:
brak hospitalizacji, brak ograniczeń aktywności;
nie hospitalizowany, ograniczenie aktywności;
hospitalizowany, niewymagający dodatkowego tlenu;
hospitalizowany, wymagający dodatkowego tlenu;
hospitalizowany, z zastosowaniem wentylacji nieinwazyjnej lub wysokoprzepływowych aparatów tlenowych;
hospitalizowany, na inwazyjnej wentylacji mechanicznej lub ECMO; oraz
śmierć.
Wtórne wyniki bezpieczeństwa
Drugorzędowe wyniki dotyczące bezpieczeństwa to wydłużenie odstępu QTc (>500 ms) 24 godziny po podaniu początkowej dawki badanych leków, poważne arytmia komorowa (w tym migotanie komór) lub nagła nieoczekiwana śmierć w szpitalu oraz dowolne z poniższych zdarzeń niepożądanych w ciągu pierwszych 10 dni od rejestracji: biegunka, stopień 2 lub wyższy; nudności stopnia 2 lub wyższego; i wymioty, stopień 2 lub wyższy.
Adaptacyjne cechy konstrukcyjne
Badanie było nadzorowane przez Komitet Sterujący składający się z głównych badaczy (TB, KR i AS) oraz badaczy w zrekrutowanych ośrodkach. Niezależne Komitety Monitorujące Bezpieczeństwo Danych (DSMC) w uczestniczących szpitalach monitorowały postęp i bezpieczeństwo leczenia w ramach badania i miały wydać zalecenia dotyczące kontynuacji, modyfikacji lub przerwania badania ze względów bezpieczeństwa lub etycznych.
Obliczanie wielkości próbki
Na etapie 1 wymagana wielkość próby wynosi n = 100 w każdym ramieniu interwencyjnym, aby uzyskać moc statystyczną 80% do wykrycia względnego zmniejszenia ryzyka (RRR) o 30% w odsetku postępującym do wentylacji mechanicznej lub zgonu, w porównaniu z standardowej opieki i zakładając ryzyko progresji standardowej opieki na poziomie 30%.
Ponieważ uczestnicy byli hospitalizowani, założono minimalną (<1%) stratę do obserwacji. Całkowita wielkość próby wynosiła n = 200.
Analizy przeprowadzono za pomocą IBM SPSS wersja 26. Istotność statystyczną ustalono na p < 0,05. Podstawową analizę skuteczności przeprowadzono zgodnie z zasadą zamiaru leczenia; wszyscy zrandomizowani uczestnicy zostali uwzględnieni w analizach. Analizę opisową przeprowadzono na wszystkich zmiennych.
Wszelkie różnice zmiennych między grupami zostały uwzględnione w analizach jako współzmienne. Różnice między grupami i porównanie zmiennych wyników ciągłych analizowano za pomocą testu t-Studenta lub analizy kowariancji (ANCOVA) i analizy chi-kwadrat dla zmiennych dychotomicznych lub testu U Manna-Whitneya dla zmiennych rankingowych. Korelacje między zmiennymi oceniano za pomocą współczynnika korelacji Pearsona.
Wyniki
Łącznie do badania w Turcji włączono 237 hospitalizowanych pacjentów. Tabela Tabela 1 przedstawia liczbę (%) pacjentów przyjętych do szpitala.
Średni wiek włączonych pacjentów wynosił 63,3 ± 15,7 lat, wahając się od 22 do 99 lat. Połowa pacjentów to mężczyźni, a połowa to kobiety. Wszystkie wyniki były niezależne od wieku i płci (Tabela 2).
Spośród pacjentów 96% uzyskało wynik pozytywny w teście COVID-19 PCR; osoby, które uzyskały wynik ujemny, miały poważne objawy ze strony układu oddechowego, takie jak kaszel i trudności w oddychaniu (9/10), lub uzyskały wynik dodatni w teście na przeciwciała COVID-19 (1/10).
Niewielka liczba pacjentów otrzymała niedawno szczepienie: 2/230 (3%) zgłosiło, że otrzymało szczepienie przeciw grypie, a 5/232 (2%) otrzymało szczepienie przeciw COVID-19 w czasie badania.
Spośród uczestników 73% miało choroby współistniejące, w tym cukrzycę (35%), choroby serca (36%), choroby płuc (34%) lub byli nałogowymi palaczami (41%), nowotworami (10%) lub chorobami autoimmunologicznymi (3%). (Tabela 2).
Prawie wszyscy hospitalizowani pacjenci z COVID-19 włączeni do badania mieli niedobór witaminy D (97%), 55% miało poważny niedobór witaminy D (<25 nmol/l), a 42% miało niedobór witaminy D (<50 nmol/l); 3% miało niewystarczający poziom witaminy D (<75 nmol / l), a żaden nie miał optymalnego poziomu witaminy D (Tabela (Tabela 2, Rysunek Rysunek 2).
Bezpieczeństwo
Podczas badania pacjenci byli regularnie monitorowani za pomocą elektrokardiogramu (EKG) i żaden nie zgłaszał nieprawidłowości ani migotania komór.
Niewielki odsetek włączonych pacjentów (12%-17%) został przyjęty do szpitala z nieprawidłowym poziomem troponiny, D-dimeru, fibryny lub mózgowego peptydu natriuretycznego (BNP), wskazującym na stres sercowo-płucny, prawdopodobnie z powodu ostrej infekcji z SARS-CoV-2.
Te poziomy biomarkerów poprawiły się lub nie pogorszyły się podczas badania, a żaden z uczestników badania nie doznał zakrzepów krwi, udaru lub zawału serca.
Niekorzystne skutki
Przemijające zdarzenia niepożądane o nasileniu łagodnym do umiarkowanego zgłaszane były przez odsetek pacjentów w obu grupach: biegunka, 17%-27%; nudności, 18%-20%; i wymioty, 15%-16% (Tabela 3).
Objawy przy przyjęciu
Włączeni pacjenci doświadczali następujących objawów przy przyjęciu do badania:
70% miało trudności z oddychaniem, z czego 7% miało poważne trudności w oddychaniu, a 21% miało umiarkowane trudności;
60% miało ból głowy (56% łagodny);
48% zgłosiło kaszel, z czego 11% miało umiarkowany kaszel, a 3% ciężki kaszel;
46% miało gorączkę, z czego większość była łagodna (40%);
41% zgłosiło utratę węchu.
Kluczowe wnioski
Prawie wszyscy hospitalizowani pacjenci z COVID-19 włączeni do badania mieli niedobór witaminy D (97%), 55% miało poważny niedobór witaminy D (<25 nmol/l), a 42% miało niedobór witaminy D (<50 nmol/l); 3% miało niewystarczający poziom witaminy D (<75 nmol/l), a żaden nie miał optymalnego poziomu witaminy D.
To odkrycie jest zgodne z literaturą międzynarodową, łącząc niski poziom witaminy D z większą podatnością na objawowe zakażenia dróg oddechowych, w tym COVID-19.
W badaniu znaleziono statystycznie istotną korelację między poziomem witaminy D a przyjęciem na OIT. Im niższy poziom witaminy D, tym większe prawdopodobieństwo przyjęcia na OIT (14,2 nmol/l (n = 13) vs 25,1 nmol/l (n = 224); p < 0,0001).
Ponadto znaleziono statystycznie istotną korelację między niższym wyjściowym poziomem witaminy D a dłuższym pobytem w szpitalu (r = -0,195; p = 0,003). Poziomy witaminy D były porównywalne pod względem płci i wieku.
Wyniki
Wszyscy pacjenci z wyjątkiem jednego w badaniu w pełni wyzdrowieli, połowa (52%) uczestników po 15 dniach, a połowa (48%) po 45 dniach obserwacji od momentu włączenia do badania (Tabela 4).
W trakcie pobytu w szpitalu 40% pacjentów wymagało tlenu, a 6% zostało przyjętych na OIT; jeden pacjent był leczony respiratorem, jeden wymagał wymiany nerki, a jeden zmarł.
Jedna 70-letnia pacjentka z chorobami serca i płuc zmarła po 17 dniach pobytu na OIT i 22 dniach w szpitalu; jej poziom witaminy D wynosił 6 nmol/l przy przyjęciu (<25 nmol/l = poważny niedobór).
Większy odsetek uczestników w grupie 2, którzy otrzymywali dodatkowo dożylną terapię witaminą C, był bezobjawowy i został wypisany ze szpitala wcześniej w 15 dniu w porównaniu z 45 dniem.
Ta różnica była istotna statystycznie, co wskazuje, że dożylne leczenie witaminą C znacząco przyczynia się do szybszy powrót do zdrowia (dzień 15 w porównaniu z dniem 45; p = 0,0069) (Tabela 5).
Dyskusja
Badanie sugeruje, że połączenie hydroksychlorochiny (HCQ), azytromycyny (AZM) i cynku z lub bez IV witaminy C jest bezpieczne i skuteczne we wczesnym leczeniu COVID-19. Nie zaobserwowano skutków ubocznych ze strony serca.
Wszyscy pacjenci z wyjątkiem jednego (99,6%; n = 236/237) w badaniu w pełni wyzdrowieli, a witamina C dożylnie przyczyniła się do znacznie szybszego powrotu do zdrowia (15 dni w porównaniu do 45 dni do wypisu).
Wyniki badania są zgodne z międzynarodową literaturą, w której wykazano, że leczenie COVID-19 HCQ, cynkiem i AZM lub dożylną witaminą C jest skuteczne we wspomaganiu powrotu do zdrowia i zmniejszaniu śmiertelności.
Skuteczność HCQ z AZM lub bez AZM w leczeniu COVID-19 została wykazana w metaanalizie ponad 290 badań obejmujących ponad 412 000 pacjentów, w których osiągnięto poprawę objawów i zapobieganie zgonom na poziomie 64-75% jeśli leczenie zostało podjęte wcześnie.
Wykazano, że połączenie HCQ, AZM i cynku, znane również jako protokół Zelenko, znacznie zmniejsza hospitalizację i śmiertelność, przy czym znacznie mniejsza liczba pacjentów w grupie leczonej była hospitalizowana lub zmarła w porównaniu z grupą nieleczoną (hospitalizowana: 3% leczonych w porównaniu z 15% nieleczonych; zmarło: 0,7% leczonych w porównaniu z 3,4% nieleczonych).
Do tej pory niewiele badań dotyczyło skuteczności wczesnego leczenia pacjentów z COVID-19 witaminą C/kwasem askorbinowym. Jedno z badań wykazało, że dożylne podawanie witaminy C w dużych dawkach zapewniło 72% złagodzenie objawów i skrócenie czasu powrotu do zdrowia.
Natomiast badanie, w którym stosowano doustną kombinację witaminy C i cynku, nie wykazało istotnej różnicy w poprawie objawów między grupą leczoną a kontrolną.
Wyżej wymienione badanie jako pierwsze połączyło HCQ, AZM i cynk z wysokodawkową dożylną terapią witaminą C, co dało całkowity powrót do zdrowia 99,6% uczestników, przy czym IVC przyczynił się do znacznie szybszego powrotu do zdrowia i wypisu ze szpitala. Protokół leczenia był wysoce tolerowany i nie powodował żadnych powikłań kardiologicznych.
Co ważne, badanie potwierdziło, że niedobór witaminy D jest czynnikiem wysokiego ryzyka ciężkiej choroby COVID-19 i hospitalizacji, przy czym 97% kohorty pacjentów w badaniu ma niedobór witaminy D, z czego 55% miało poważny niedobór witaminy D.
To odkrycie jest zgodne z literaturą międzynarodową, podkreślając znaczenie odpowiednich poziomów witaminy D dla funkcji odpornościowej, zapobiegania ostrym infekcjom dróg oddechowych, w tym COVID-19, i powrotu do zdrowia.
W szczególności witamina D chroni przed patogenami, w tym wirusami, poprzez wrodzony i nabyty układ odpornościowy, z udziałem białych krwinek i limfocytów T.
Kilka badań przeprowadzonych wcześniej podczas pandemii powiązało niedobór witaminy D z ryzykiem i nasileniem zakażenia COVID-19 i hospitalizacją, podczas gdy niedawny przegląd systematyczny i metaanaliza ośmiu badań i >1500 uczestników stwierdziła, że witamina D poziomy powyżej 50 nmol/l mogą zmniejszyć ryzyko zgonu COVID-19 do zera.
Wiadomo, że duża część Australijczyków ma niedobór witaminy D. Badania wykazały, że suplementacja witaminy D jest kluczowym czynnikiem w łagodzeniu niedoboru witaminy D, a następnie zapobieganiu wystąpieniu i nasileniu ostrych infekcji dróg oddechowych oraz zmniejszaniu zachorowalności i śmiertelności.
Wyższe dawki dobowe 5000-10000 IU witaminy D3 podawane doustnie są uważane za bezpieczne i skuteczne w zwiększaniu niedoboru witaminy D.
Ponadto nasze badanie wykazało, że niższy poziom witaminy D był istotnie skorelowany z większym prawdopodobieństwem przyjęcia na OIT, co prowadziło do znacznie dłuższego pobytu w szpitalu.
Podczas gdy choroby współistniejące przyczyniają się do ryzyka hospitalizacji (w trzech czwartych badanej populacji występowały choroby współistniejące), ciężki niedobór witaminy D (6 nmol/l) był najbardziej prawdopodobną przyczyną zgonu 70-letniego pacjenta z choroba płuc i serca.
Wnioski
Podsumowując, powyższe badanie wykazało, że niedobór witaminy D jest czynnikiem wysokiego ryzyka ciężkiej choroby COVID-19 i hospitalizacji, przy czym 97% kohorty pacjentów naszego badania miało niedobór witaminy D, z czego 55% miało poważny niedobór witaminy D, a żaden miał optymalne poziomy.
Ponadto poziom witaminy D był istotnie skorelowany z przyjęciem na OIT i dłuższym pobytem w szpitalu.
Co więcej, badanie przyczynia się do udowodnienia, że HCQ, AZM i cynk z dożylną witaminą C lub bez niej są bezpieczne i skuteczne w leczeniu COVID-19, przy czym dożylna witamina C przyczynia się do znacznie szybszego powrotu do zdrowia.
Przyszłe badania oparte na wynikach pierwszego etapu tego badania, zgodnie z międzynarodową literaturą dotyczącą znaczenia odpowiedniego poziomu witaminy D dla funkcjonowania układu odpornościowego i regeneracji, zachęca się do dostosowania protokołu do następnego etapu badania poprzez dodanie wysokiej dawki witamina D3 wszystkim włączonym pacjentom.